Гонорея у женщин
Гонорея у женщин. Гонококковая инфекция.
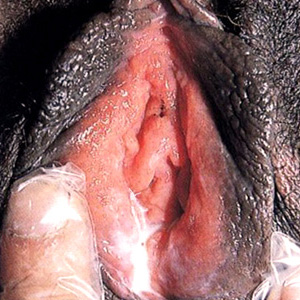
Гонорея — инфекционное заболевание, вызываемое гонококком (Neisseria gonorrhoeae), с преимущественным поражением мочеполовых органов. Основной путь заражения женщин — половой, от инфицированного партнёра. Контагиозность гонококковой инфекции для женщин составляет 50–70%.
Гонококки поражают преимущественно отделы мочеполовых путей, выстланные цилиндрическим эпителием (уретра, шейка матки). Реже вызывают поражение слизистых, выстланных плоским эпителием (влагалище, мочевой пузырь).
Таким образом, гонококковой инфекцией у женщин могут поражаться слизистая оболочка уретры, влагалища и шейки матки, полость матки, яичники, маточные трубы, парауретральные и большие вестибулярные железы и др.
В случае возникновения кожных поражений, у женщин они локализуются на наружных половых органах (на половых губах, клиторе).
У женщин (как и у мужчин) при анальном или оральном половом акте гонококками могут инфицироваться миндалины, слизистые полости рта, область ануса, прямая кишка. При попадании возбудителя инфекции на слизистую оболочку глаз появляются признаки гонорейного конъюнктивита.
Гонорея у женщин с эпидемической точки зрения
Заразительность больной женщины ниже, чем мужчины. Для первичного контакта вероятность заражения составляет 20 – 30%, после третьего – возрастает до 60 – 80%.
Среди регистрируемых случаев гонореи на женщин приходится менее 20% обращений, т.к. женщины реже обращаются за медицинской помощью при гонорее. Заболевание у них часто выявляется при обследованиях половых партнеров или при развитии осложнений.
Статистические показатели заболеваемости гонореей ранее оказывались ниже для женщин, чем для мужчин. Однако в странах, где для обследования населения внедряются новейшие методы лабораторной диагностики, эти цифры практически сравнялись для обоих полов или оказались даже выше у женщин для некоторых возрастных категорий.
Симптомы гонореи у женщин
Гонорея у женщин протекает с малым количеством симптомов и, обычно, имеет несколько очагов. Более чем у половины женщин отмечается субъективно асимптомное течение заболевания.
Жалобы у женщин при гонорее (субъективные симптомы):
- гнойные или слизисто-гнойные выделения из половых путей (из влагалища и/или цервикального канала);
- зуд/жжение в области наружных половых органов;
- зуд, жжение, болезненность при мочеиспускании (дизурия),
- болезненность во время половых контактов (диспареуния);
- дискомфорт или боль в области нижней части живота;
- болезненность и отечность в области протоков вестибулярных желез;
- боль в прямой кишке, выделения из заднего прохода;
- дисфункциональные маточные кровотечения;
Признаки гонореи у женщин (объективные симптомы):
У женщин могут наблюдаться:
- гиперемия и отечность слизистой оболочки наружного отверстия мочеиспускательного канала,
- инфильтрация стенок уретры,
- слизисто-гнойное или гнойное уретральное отделяемое;
- гиперемия и отечность слизистой оболочки вульвы, влагалища;
- слизисто-гнойные или гнойные выделения в заднем и боковых сводах влагалища;
- эндоцервикальные язвы;
- рыхлость и отек шейки матки;
- отечность, гиперемия и эрозии слизистой оболочки шейки матки
- слизисто-гнойные или гнойные выделения из цервикального канала;
- гиперемия, отечность и болезненность в области протоков вестибулярных желез.
Диагностика гонореи у женщин
Основу диагностики составляют данные анамнеза (устного опроса о развитии болезни, перенесенных медицинских процедурах, травмах, других заболеваниях, условиях жизни и др) и физикального исследования (обследования без применения высокотехнологичного оборудования).
В лабораторной диагностике гонореи применяются бактериоскопический и бактериологический методы. Это основные методы, которые направлены на обнаружение возбудителя (гонококка). Другие методы лабораторной диагностики гонореи (иммунофлюоресцентный, иммуноферментный, ДНК-диагностика) используют редко, они не являются обязательными.
Гонококк идентифицируют по трём главным признакам, присущим этому микроорганизму: диплококк, грамотрицательный микроорганизм, для которого характерно определенное внутриклеточное расположение.
Чувствительность и специфичность бактериоскопии составляют 45–80% и 38% соответственно. Гонококки не всегда можно обнаружить при бактериоскопии. так как они легко меняют свои антигенные, культуральные, морфологические, биохимические и вирулентные свойства под действием неблагоприятных условий окружающей среды.
Для диагностирования стёртых и асимптомных форм заболевания, а также гонореи у детей и беременных, больше подходит бактериологический метод. Посев материала производят на специально созданные искусственные питательные среды, используя надлежащие технологии. Выросшие на питательной среде культуры подвергают микроскопии, определяют их свойства и чувствительность к антибиотикам.
Чувствительность бактериологического метода — 90–100%, специфичность — 98%. Материал для микроскопии и посева берут специальными инструментами из цервикального канала, влагалища, уретры, при необходимости — из прямой кишки или любого другого места, где предположительно может находиться гонококк. Из прямой кишки берут соскоб или смывы изотоническим раствором натрия хлорида.
Дифференциальную диагностику проводят с другими урогенитальными ИППП, а при восходящей гонорее — с заболеваниями, сопровождающимися клинической картиной острого живота.
Если гонорея имеет острое течение и поражаются внутренние половые органы, то, чтобы точно подтвердить диагноз, может потребоваться консультация смежных специалистов (хирурга, уролога), а также выполнение лапароскопического исследования. При экстрагенитальных очагах инфекции показаны консультации ЛОР-врача, окулиста, ортопеда.
Классификация гонореи у женщин
По тяжести протекания и длительности заболевания, у женщин выделяют свежую (острую, подострую, торпидную), хроническую и латентную гонорею.
Острая гонорея женщин клинически манифестирована лишь в 30 – 50% случаев.
По локализации гонорейная инфекция у женщин разделяется на генитальную и экстрагенитальную.
Генитальная гонорея у женщнн классифицируется по клиническим разновидностям:
1) гонорея нижних отделов мочеполового тракта (гонорейный уретрит, эндоцервицит, бартолинит, вестибулит, вульвит, вагинит);
2) гонорея верхних отделов мочеполового тракта или восходящая гонорея (включает гонококковый эндометрит, сальпингит, оофорит, пельвиоперитонит).
Гонорея нижних отделов мочеполового тракта
Более чем у 50% женщин, имеющих гонококковое поражение нижнего отдела мочеполовых путей, видимые симптомы болезни отсутствуют. Если болезнь имеет выраженные проявления, то отмечаются дизурические явления, зуд и жжение во влагалище, гноевидные сливкообразные выделения из цервикального канала. При осмотре обнаруживают гиперемию и отёчность устья уретры и цервикального канала.
По своим клиническим проявлениям, гонорейный уретрит у женщин напоминает аналогичный процесс у мужчин (болезненность и жжение при мочеиспускании).
Гонококковый вестибулит (прогрессирование воспалительного процесса в области входа во влагалище) – гиперемия вокруг наружных отверстий протоков вестибулярных желез, болезненность и отечность протоков при пальпации.
Вагинит (вульвовагинит) встречается у девочек, беременных и женщин в менопаузе на фоне соответствующих гормональных особенностей. Острый процесс характеризуется наличием обильных выделений, боли, жжения, зуда.
Бартолинит – воспаление больших вестибулярных желез. Поражение может быть ограничено выводным протоком, захватывать железу в целом, выходить за ее пределы.
Цервицит - это воспаление слизистой оболочки шейки матки. При гонококковом цервиците отмечается отечность и гиперемия слизистой оболочки шейки матки, нередко с цирцинарной эрозией.
Эндоцервицит – воспаление слизистой оболочки шейки матки. При остром и подостром гонорейном процессе, гнойные выделения из цервикального канала способствуют мацерации многослойного плоского эпителия влагалища, что приводит к появлению белей. При осмотре в зеркалах определяется гиперемия и отечность влагалищной части шейки матки, эрозия наружного зева, гнойные выделения из цервикального канала. В случае хронического течения процесса выделения незначительные или отсутствуют.
Гонорея верхнего отдела мочеполовых путей (восходящая гонорея)
У женщин, гонорея верхнего отдела мочеполовых путей (восходящая) обычно проявляется следующими симптомами:
- общим болезненным состоянием,
- болями в нижней части живота,
- увеличением температуры тела до 39 °С,
- тошнотой,
- иногда рвотой,
- ознобом,
- расстройством стула,
- частым и болезненным мочеиспусканием,
- нарушением менструального цикла.
Из-за внешних вмешательств (абортов, выскабливаний слизистой оболочки матки, зондирования полости матки, взятия аспирата эндометрия, биопсии шейки матки, введения ВМК) инфекция может распространиться за пределы внутреннего зева
Нередко острому восходящему воспалительному процессу предшествуют менструация, роды.
При объективном исследовании обнаруживают
- гнойные или сукровичногнойные выделения из цервикального канала,
- увеличенную, болезненную мягковатой консистенции матку (при эндомиометрите),
- отёчные, болезненные придатки (при сальпингоофорите),
- болезненность при пальпации живота,
- симптомы раздражения брюшины (при перитоните).
Нередко острый инфекционный процесс в придатках матки осложняется развитием тубоовариальных воспалительных образований (воспалительных очагов, обычно гнойного характера, в области яичника и маточной трубы), вплоть до появления абсцессов (особенно при возникновении заболевании на фоне использования ВМК).
Ранее в литературе описывали следующие симптомы, характерные для восходящей гонореи:
- наличие кровяных выделений из половых путей;
- двустороннее поражение придатков матки;
- связь заболевания с менструацией, родами, абортами, внутриматочными вмешательствами;
- быстрый эффект от проводимой терапии: уменьшение количества лейкоцитов в крови и снижение температуры тела при повышенной СОЭ.
В настоящее время гонорейный процесс не носит типичных клинических признаков, поскольку почти во всех наблюдениях обнаруживают микстинфекцию. Смешанная инфекция удлиняет инкубационный период, способствует более частому рецидивированию, затрудняет диагностику и лечение.
Эндометрит – это воспалительное заболевание слизистой оболочки матки. Гонококковый эндометрит проявляется болью в нижней части живота, как правило, тянущего характера, гнойными или слизисто- гнойными выделениями из половых путей. В случае острого процесса — матка болезненная, увеличенная и имеет мягковатую консистенцию. При остром течении также появляются схваткообразные боли внизу живота, обильные кровянисто-гнойные выделения, температура тела повышается до 39° С. При хроническом течении эндометрита субъективные проявления менее выражены, нередко отмечаются межменструальные скудные кровотечения. При этом матка плотной консистенции с ограниченной подвижностью.
Сальпингит – воспаление маточных труб, при распространении воспалительного процесса на яичники возникает сальпингоофорит. Острое воспаление в данных локализациях характеризуется выраженным болевым синдромом внизу живота, усиливающимся при движении, мочеиспускании, дефекации. Присутствуют симптомы обшей интоксикации, лихорадка до 39° С, нарушается стул, менструальный цикл, учащается мочеиспускание.
Гонококковый сальпингоофорит – боль в области нижней части живота схваткообразного характера, слизисто-гнойные выделения из влагалища и/или цервикального канала. При хроническом течении эндометрита субъективные проявления менее выражены, отмечается нарушение менструального цикла;
Пельвиоперитонит – грозное осложнение гонококковой инфекции, связанное с воспалением тазовой брюшины. Характеризуется резкими, схваткообразными болями внизу живота. Наблюдается резкая болезненность живота при поверхностной пальпации, в нижних отделах имеется напряжение мышц брюшной стенки и положительный симптом раздражения брюшины. Бимануальное гинекологическое обследование затруднено из-за резкой болезненности. Присутствует положительный симптом Щеткина–Блюмберга (боль в животе резко усиливается при быстром снятии пальпирующей руки с передней брюшной стенки после надавливания).
Возникают диспептические явления, запоры, нарушения дефекации, метеоризм, нарушения мочеиспускания. Отмечается повышение температуры тела до 39° С, возникают явления интоксикации. В клиническом анализе крови увеличенная СОЭ при нормальном количестве лейкоцитов.
Экстрагенитальная гонорея. Гонококковое поражение прямой кишки у женщин
У женщин, гонококковое поражение прямой кишки встречается значительно чаще, чем у мужчин. Особенно часто данная форма диагностируется у девочек. Причиной инфицирования женщин становятся аногенитальные половые контакты и/или аутоинфицирование.
При локальном воспалительном процессе аноректальной области наблюдаются зуд, жжение, незначительные выделения из прямой кишки желтоватого цвета, иногда — с примесью крови. При распространении процесса в прямой кишке выше анального отверстия наблюдают болезненные тенезмы (ложные позывы к дефекации), болезненность при дефекации, гнойные выделения, нередко с примесью крови, вторичные запоры, субфебрильная температура. Объективные симптомы заболевания — гиперемия, гнойное отделяемое в складках анального отверстия — могут наблюдаться у 50—60% больных аноректальной гонореей.
Гонорейный проктит протекает чаще всего бессимптомно, но иногда сопровождается зудом, жжением в области анального отверстия, болезненными дефекациями, тенезмами.
Особенности гонореи у девочек. Лечение гонореи у девочек
Гонорея у девонек возникает вследствие несоблюдения гигиенических норм при прямом контакте с больными взрослыми или при переносе инфекции через предметы обихода. Отличительной особенностью воспалительного процесса является одновременное поражение наружных половых органов, влагалища, уретры, нередко и прямой кишки. В старшем возрасте инфекция протекает аналогично заболеванию взрослых.
Гонорея у девочек до периода менархе имеет ряд особенностей, основной из которых является многоочаговость воспалительного процесса. Субъективно асимптомное течение урогенитальной гонококковой инфекции в детском возрасте наблюдается редко.
При гонококковом вульвите и вагините у девочек до периода менархе в патологический процесс вовлекается слизистая оболочка девственной плевы, кожа больших половых губ и прилежащих складок.
Свежую гонорею подразделяют на острую, подострую и торпидную.
Свежая острая форма гонореи у девочек начинается с чувства боли, жжения и зуда в области промежности, повышения температуры тела и дизурических явлений. В процесс вовлекаются малые половые губы, слизистая оболочка преддверия влагалища, само влагалище, уретра и нижний отдел прямой кишки. В очагах поражения наблюдается резкая отечность, гиперемия слизистой оболочки и обильные слизисто- гнойные выделения. Местами слизистая оболочка наружных половых органов бывает мацерирована и эрозирована. При недостаточном уходе кожа прилегающих участков раздражается гнойными выделениями, маце- рируется и воспаляется.
Активно протекающий воспалительный процесс может сопровождаться увеличением паховых лимфатических узлов, воз- никновением полипозных разрастаний у входа во влагалище и наружного отверстия уретры. Процесс нередко распространяется на влагалищную часть шейки матки и слизистую оболочку канала шейки матки. Уретра вовлекается в процесс очень часто. Поражаются ее передняя и средняя части. Наружное отверстие расширено, губки уретры отечны, гипереми- рованы. При надавливании на нижнюю стенку уретры выделяется гнойное содержимое.
Дизурические явления резко выражены, вплоть до недержания мочи. Нередко в процесс вовлекается слизистая оболочка нижнего отдела прямой кишки, что проявляется отечной гиперемией, слизисто-гнойными выделениями, обнаруживаемыми во время дефекации.
Острая гонорея у старших девочек может осложняться воспалением выводных протоков больших желез преддверия, скеннитами. В области выводных протоков отчетливо видны воспаленные красные точки — maculae gonorrhoeae.
При подострых, вяло протекающих формах воспалительные изменения выражены менее интенсивно. Отмечается незначительная отечная гиперемия слизистых оболочек преддверия влагалища, уретры, малых и больших половых губ со скудными серозно-гнойными выделениями.
При вагиноскопии на стенках влагалища выявляют четко ограниченные участки гиперемии и инфильтрации, в складках влагалища — небольшое количество слизи. В области шейки матки обнаруживаются, эрозии на фоне невыраженной отечности и гиперемии. Из канала шейки матки обычно выделяется гной.
Хроническая гонорея у девочек выявляется в период обострения торпидно текущего и своевременно не диагностированного заболевания. Иногда хроническую гонорею обнаруживают при диспансерном обследовании или после того, как родители заметили подозрительные пятна на белье ребенка.
У менструирующих девочек может развиться восходящая гонорея с поражением придатков яичников и тазовой части брюшины. Заболевание протекает остро, с ознобом, высокой температурой тела, рвотой, резкой болью в животе и другими признаками перитонита. При восходящем гонококковом процессе у девочек может сформироваться «доброкачественный гонококковый сепсис», при котором отмечается болезненность матки и мочеполовой брюшины.
Гонорея во время беременности и в послеродовом периоде.
К клиническим проявлениям гонореи у беременных относят цервицит или вагинит, преждевременное вскрытие плодных оболочек, лихорадку во время или после родов, септический аборт. Редко гонококковая инфекция при беременности протекает в виде сальпингита (только в I триместре).
Аборт при наличии гонореи чрезвычайно опасен из-за возможности быстрого распространения инфекции на брюшину и генерализации процесса.
Беременные, вставшие на учёт в женской консультации или обратившиеся для прерывания беременности, подлежат обязательному обследованию на гонорею.
Лечение гонореи у женщин. Местное и общее лечение.
Цель лечения — удаление возбудителя из организма пациента. Лечению также подлежат половые партнёры при обнаружении хотя бы у одного из них гонококков бактериоскопическим или бактериологическим методом.
В лечении гонореи основное место принадлежит антибиотикотерапии для воздействия на возбудителя. Лечение назначают с учётом формы заболевания, локализации воспалительного процесса, наличия осложнений, сопутствующей инфекции, ограничения применения лекарственных средств из-за наличия у них побочных эффектов, чувствительности возбудителя к антибиотикам.
При отсутствии острых явлений воспалительного процесса также применяют физиотерапию в виде магнитотерапии, индуктотермии, электрофореза и фонофореза лекарственных веществ, лазеротерапии, терапии ультрафиолетовым облучением и ультравысокими частотами
Самолечение при гонорее опасно! Назначать лечение должен медицинский специалист, т.к. неправильно леченная гонорея может привести к серьёзным осложнениям.
Методы провокации. Критерии излеченности.
Чтобы определить эффективность проведённого лечения гонореи, используются определённые критерии. По рекомендациям ЦНИКВИ (2001) критериями излеченности гонореи, через 7–10 дней после окончания терапии служат исчезновение симптомов заболевания и элиминация гонококков из уретры, цервикального канала и прямой кишки по данным бактериоскопии.
Возможно проведение комбинированной провокации с троекратным взятием мазков через 24, 48 и 72 часа и посева выделений. Методы провокации подразделяют на физиологическую (менструация), химическую (смазывание уретры 1–2% раствором серебра нитрата, цервикального канала — 2–5% раствором серебра нитрата), биологическую (внутримышечное введение гоновакцины в дозе 500 млн микробных тел), физическую (индуктотермия), алиментарную (приём острой, соленой пищи, алкоголя). Комбинированная провокация — это сочетание нескольких видов провокаций.
Второе контрольное исследование проводят в дни ближайшей менструации. Оно заключается в бактериоскопии отделяемого из уретры, цервикального канала и прямой кишки, взятого троекратно с интервалом в 24 часа. При третьем контрольном обследовании (после окончания менструации) делают комбинированную провокацию, после чего производят бактериоскопическое (через 24, 48 и 72 часа) и бактериологическое (через 2 или 3 суток) исследования.
При отсутствии гонококков пациентку снимают с учёта. Кроме этого, целесообразно провести серологические реакции на сифилис, ВИЧ, гепатит В и С (до и через 3 мес после лечения) при неустановленном источнике инфицирования.
Многие специалисты в настоящее время оспаривают целесообразность использования провокаций и многократных контрольных обследований и предлагают сократить сроки наблюдения за женщинами после полноценного лечения гонококковой инфекции, т.к. проводимые мероприятия теряют клинический и экономический смысл при высокой эффективности современных препаратов.
Согласно Европейскому руководству (2001), рекомендуют, по крайней мере, один контрольный осмотр после проведённого лечения, чтобы определить адекватность терапии, наличие симптомов гонореи. Лабораторный контроль проводят только в случаях продолжающегося заболевания, возможности повторного заражения или возможной устойчивости возбудителя.
Лечение гонореи у беременных, в послеродовом периоде.
Лечение беременных осуществляется в условиях стационара на любом сроке гестации. Лечение беременных осуществляется на любом сроке беременности лекарственными препаратами с учетом их влияния на плод.
Показания к хирургическому лечению
Если имеется острый сальпингит и пельвиоперитонит, то проводят консервативное лечение. Если от проводимой комплексной противовоспалительной терапии отсутствует эффект в течение 24–48 часов, то при нарастании клинических симптомов острого воспалительного процесса показана лапароскопия, при которой возможны вскрытие, санация и дренирование гнойного очага. Если наблюдается клиническая картина диффузного или разлитого перитонита необходима экстренная оперативная лапаратомия. Объём операции зависит от возраста больной, репродуктивного анамнеза, выраженности деструктивных изменений в органах малого таза.
Профилактика гонореи у женщин
Основой профилактики является своевременная диагностика и адекватное лечение больных гонореей. Для этого проводят профилактические осмотры, особенно среди работников детских учреждений, столовых. Персональная профилактика включает соблюдение личной гигиены, исключение случайных половых связей, использование презерватива.
Чтобы предупредить заболевание, при случайной половой связи необходимо использовать презерватив и другие средства личной защиты. Если появились патологические выделения из половых путей, то следует обращаться к врачу для обследования.
Обратитесь к нашим врачам-специалистам в медицинский центр «На Ленинском» и получите профессиональную консультацию по всем вопросам. Приходите к нам, будем рады оказать Вам медицинскую помощь и ответить на все Ваши вопросы.
запись по телефону 8 (985) 970-30-92 ежедневно с 7.00 до 23.00
ПРИЕМ ТОЛЬКО ПО ЗАПИСИ! ЗВОНИТЕ.
Медицинский центр "На Ленинском" - ежедневно. ЗАПИСЬ!
Медицинский центр "На Самотечной" - cуббота, воскресенье.
По предварительной записи!



